Una placa ungueal sana es siempre transparente, incolora y su superficie es lisa. Es decir, gracias a los capilares ubicados debajo de la placa de la uña, que brillan a través de ella, aparece de color rosa. Pero por alguna razón, a veces comienzan a aparecer manchas blancas o amarillas en el grosor de la uña que, a medida que aumentan, toman la forma de surcos longitudinales. Moviéndose lentamente desde el borde libre hasta la cutícula, adquirirán gradualmente un color amarillo ocre. Daño por hongos en las uñas. Al conectarse entre sí y aumentar de tamaño, pueden capturar toda la placa ungueal hasta el pliegue ungueal posterior. Debido al desarrollo de masas córneas en la zona del lecho ungueal, la uña se vuelve más gruesa y el borde libre de la uña puede separarse del lecho ungueal. Pronto el brillo de la uña desaparece y el borde libre se vuelve irregular. En algunos pacientes, la placa ungueal puede separarse del lecho, exponiendo una colección de masas córneas que se desmoronan. El color de las placas ungueales afectadas varía de amarillo-marrón a gris.
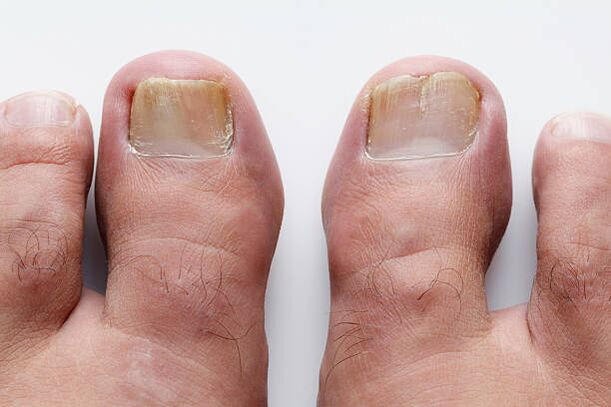
Todos los cambios descritos ocurren con mayor frecuencia con la onicomicosis. Este término apareció en 1854 para referirse a las lesiones ungueales provocadas por hongos patógenos. La onicomicosis es una enfermedad de las uñas bastante común; Ocurre en 10-20% de las personas. Las infecciones por hongos en los pies son más comunes en países con climas fríos. Pero los zapatos incómodos y ajustados crean beneficiosamente las condiciones para el desarrollo de la infección, independientemente de las condiciones climáticas. El riesgo de contraer onicomicosis aumenta con la edad, por lo que la onicomicosis se observa con mayor frecuencia en personas mayores. Las fuentes de infecciones por hongos son piscinas, gimnasios, duchas compartidas, baños, vestuarios, dormitorios, zapatos incómodos que comprimen el pie, insuficiencia arterial o venosa, inmunodeficiencia y diabetes mellitus. Y, por supuesto, puedes infectarte en un salón de pedicura o manicura. La onicomicosis de las manos, especialmente las causadas por hongos similares a las levaduras, es más común en mujeres que mantienen las manos en agua o jabón durante mucho tiempo, o que trabajan con azúcares, lácteos o antibióticos.
En la mayoría de los casos, las uñas se ven afectadas por dermatofitos, con bastante frecuencia por hongos similares a las levaduras y, con menor frecuencia, por mohos. Los principales agentes causantes de la onicomicosis son los hongos dermatofitos. Su proporción es de hasta el 90% de la masa total de infecciones por hongos. Los patógenos más comunes de la onicomicosis son T. rubrum (alrededor del 80% de los casos) y T. mentagrophytes var. Interdigitales (10-20%). Como regla general, primero afectan los espacios entre los dedos y luego las uñas. Por tanto, es importante prevenir la infección de la piel. La candidiasis se puede contraer por contacto con alimentos ricos en carbohidratos. Además, los hongos del moho viven en el suelo, por lo que el agente causante de la onicomicosis del moho se encuentra en el ambiente externo y, a menudo, se adhiere a una uña ya modificada. Muchos científicos creen que esta enfermedad es menos contagiosa.
La división clínica de la onicomicosis está asociada con la posible vía de penetración del hongo en la uña. Se distinguen la onicomicosis subungueal lateral distal, superficial blanca, subungueal proximal y distrófica total. Muy a menudo, los hongos patógenos se asientan en el espacio subungueal. Desde aquí pueden penetrar el lecho ungueal. Bajo la influencia de los dermatofitos, las células epiteliales del lecho ungueal producen queratina blanda que, cuando se acumula, levanta la placa ungueal. La hiperqueratosis se caracteriza por un color blanquecino de la lesión. La queratina blanda favorece el crecimiento de hongos: se produce un círculo vicioso. La placa ungueal, compuesta de queratina dura, al principio no cambia, pero luego los dermatofitos crean una red aérea de túneles y, una vez que esta red se vuelve suficientemente abundante, la uña pierde su transparencia. A menudo, la infección se propaga a lo largo de los surcos longitudinales de la uña. La infección de la matriz, la zona de crecimiento, con hongos provoca diversos cambios distróficos en la uña.
La rubromicosis (causada por T. rubrum) afecta las uñas de los pies y, a menudo, las manos. Más del 90% de los pacientes experimentan un aumento de la sequedad y una mayor queratinización de la piel de manos y pies. Mientras mantienen su forma y tamaño, las placas ungueales pueden cubrirse de manchas y rayas de color blanco o amarillo. No existen molestias asociadas a esta enfermedad y los pacientes no siempre notan estos cambios (tipo normotrófico). En el tipo hipertrófico, es posible un engrosamiento significativo de las placas ungueales debido a la acumulación de masas córneas debajo de ellas. Se vuelven opacos y se desmoronan con facilidad. Con tales cambios en las placas ungueales, los pacientes a menudo se quejan de dolor en los dedos de los pies apretados por los zapatos al caminar. Las uñas con rubromicosis se vuelven significativamente más gruesas y curvas, asemejándose a garras de pájaro (onicogrifosis micótica). Con el tipo de lesión onicolítica, las placas ungueales se vuelven más delgadas y, a menudo, ya al comienzo del proceso, se separan del lecho ungueal en el lado del borde libre. La parte separada se vuelve opaca y, a menudo, adquiere un color gris sucio. La parte proximal de la uña, especialmente las situadas más cerca de la lúnula, conserva su color natural durante mucho tiempo. En las zonas expuestas del lecho ungueal se forman capas de masas hiperqueratósicas, bastante sueltas.
El pie de atleta a menudo se desarrolla en pacientes con sudoración excesiva en los pies. El pie de atleta suele comenzar en el lado de los bordes libres o laterales del primer o quinto dedo. El agente causante del pie de atleta (T. mentagrophytes var. interdigitale) es uno de los patógenos fúngicos más agresivos de las infecciones de las estructuras córneas.
Hongos de levadura Candida spp. representantes de la microflora humana normal. Los estudios europeos muestran que la infección por Candida causa onicomicosis en los pies en un 5-10% de los casos y en las manos en un 40-60% de los casos. La enfermedad ocurre cuando el sistema inmunológico se debilita y se altera la composición normal de la microflora. La onicomicosis por cándida se desarrolla con mayor frecuencia en personas que padecen diabetes mellitus, obesidad y función tiroidea disminuida. En la candidiasis, el daño a las placas ungueales precede al enrojecimiento y dolor de los pliegues ungueales. La inflamación, el cambio de forma y el engrosamiento de las crestas provocan la separación de la cutícula de la superficie de la placa. Como resultado, los hongos ingresan a la matriz ungueal y desde allí penetran en la placa y el lecho ungueal. La onicomicosis combinada con paroniquia también se observa en infecciones no dermatofíticas, por ejemplo, estreptocócicas.
Se conocen más de 40 tipos de mohos, agentes causantes de la onicomicosis. Algunos de ellos habitan en el suelo, se encuentran en todas partes del medio ambiente y afectan a las uñas sanas. Pero más a menudo las placas ungueales ya cambiadas se infectan. Estos cambios pueden ser causados por dermatofitos o como resultado de uno de los numerosos procesos degenerativos que conducen a la deformación y, lo más importante, a la alteración de la microestructura tanto del lecho ungueal como de la uña misma.
La onicomicosis, causada por hongos del moho, suele aparecer en los pies. El cuadro clínico puede corresponder externamente a cambios en diversas dermatosis, por ejemplo, la psoriasis, lo que conduce a errores de diagnóstico y tratamiento ineficaz. Por tanto, es necesario realizar pruebas de laboratorio. La parte afectada de la placa ungueal se trata con soluciones especiales y se examina con un microscopio. El diagnóstico se confirma cuando se detectan filamentos de micelio de un hongo patógeno. El tipo de patógeno se determina cultivando un cultivo de hongos en un medio nutritivo.
La onicomicosis no desaparece espontáneamente. Si no se trata, la infección puede comenzar rápidamente a afectar las uñas una por una. Para el tratamiento, se utilizan medicamentos antimicóticos externos y sistémicos (orales) especiales.
Tratamiento de las infecciones por hongos en las uñas.
Según los datos, la placa ungueal de las manos crece entre 2 y 4,5 mm por mes, y en los pies, una vez y media más lentamente. Una placa ungueal completa en las manos puede crecer en 4-5 meses y en los pies en 11-17. Las uñas de diferentes dedos crecen a diferentes ritmos; las uñas de los dedos gordos del pie crecen más que otras. Dado que las uñas crecen lentamente, al analizar la eficacia de un tratamiento no es necesario centrarse en el estado externo de las uñas; el resultado obtenido se puede determinar sólo después de recibir los resultados de las pruebas de microscopía y el cultivo. Los agentes antimicóticos sistémicos no deben usarse más de lo recomendado en las instrucciones si los resultados del cultivo o la microscopía son negativos. De lo contrario, puede continuar el tratamiento o cambiar el antibiótico. La terapia externa crea una capa protectora en la superficie de la uña, con una alta concentración de agente antifúngico. La principal ventaja de la terapia local es la seguridad, la ausencia de efectos tóxicos y secundarios.
La desventaja de la terapia externa local es el hecho de que el medicamento no siempre llega al agente causante de la infección: el hongo, que se encuentra en la placa y la matriz de la uña. Para destruir el patógeno, se retira la placa ungueal o se recetan medicamentos para suavizarla. Los medicamentos utilizados externamente, por ejemplo, los barnices, pueden ser eficaces sólo en las primeras etapas. Se utilizan durante muchos meses. Cuando la matriz ungueal está dañada, los tratamientos locales para la onicomicosis son ineficaces. Además, los pacientes no siempre siguen sistemáticamente las instrucciones del médico. Si la mayoría de las uñas se ven afectadas, se deben prescribir agentes sistémicos.
Con un enfoque sistémico del tratamiento, los medicamentos penetrarán la superficie de las uñas a través de la sangre. Muchos de ellos se acumulan en la matriz y permanecen allí incluso después de finalizar el tratamiento. Una limitación de la terapia sistémica es el desarrollo de efectos secundarios y tóxicos, por ejemplo, hepatitis, asociados con el uso prolongado de medicamentos durante meses. La terapia sistémica no se recomienda para mujeres embarazadas o lactantes, personas con enfermedades hepáticas o alergias a medicamentos. Actualmente, han aparecido medicamentos antimicóticos modernos y métodos progresivos de su uso, por lo que el riesgo de efectos secundarios y reacciones tóxicas se ha reducido significativamente. Aunque persisten casos de terapia ineficaz. Más a menudo se asocian con infección simultánea de la placa ungueal con varios tipos de hongos patógenos, concentración insuficiente del medicamento en la placa ungueal (debido a una absorción deficiente del medicamento en el tracto gastrointestinal del paciente, diabetes, obesidad, flujo sanguíneo deficiente en las extremidades) o incumplimiento del régimen farmacológico por parte del paciente.
Al seleccionar el tratamiento, sistémico o local, es importante tener en cuenta todas las enfermedades concurrentes, la resistencia del organismo, el estado de los vasos sanguíneos de las extremidades y las características metabólicas. Sin corregir su bienestar general, es muy difícil lograr resultados rápidos y de alta calidad en el tratamiento de la onicomicosis, así como evitar recaídas y reinfecciones.
Para reducir la incidencia de onicomicosis, es necesario realizar un tratamiento oportuno de las enfermedades fúngicas de la piel, no usar zapatos ajenos, controlar la higiene de la piel de los pies, visitar regularmente las duchas en gimnasios, piscinas y establecimientos similares, y utilizar medicamentos antimicóticos locales. Es necesario mantener limpias las áreas comunes, así como realizar exámenes preventivos al personal y visitantes. En las salas de manicura y pedicura es imposible atender, y mucho menos tratar, a pacientes con onicomicosis. El equipo necesario para trabajar con los clientes debe esterilizarse y utilizarse en la medida de lo posible materiales desechables.




















